急性点状性银屑病诊断标准
急性点状性银屑病诊断标准?

银屑病可发生于各年龄段,无性别差异,约2/3的患者40岁之前发病,多数患者冬季复发或加重,夏季缓解。
四大分型,教你认清银屑病临床特征根据银屑病的临床特征,可分为寻常型、脓疱型、红皮病型及关节病型,其中90%以上为寻常型。
(一)寻常型分为点滴状和斑块状两型。
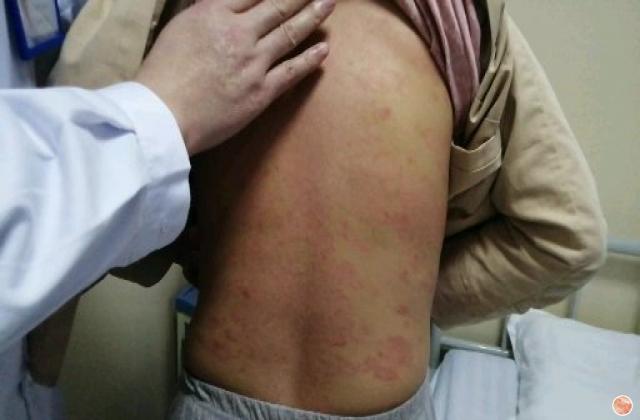
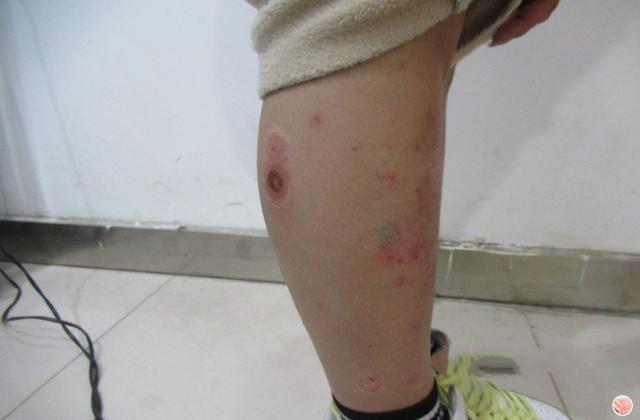
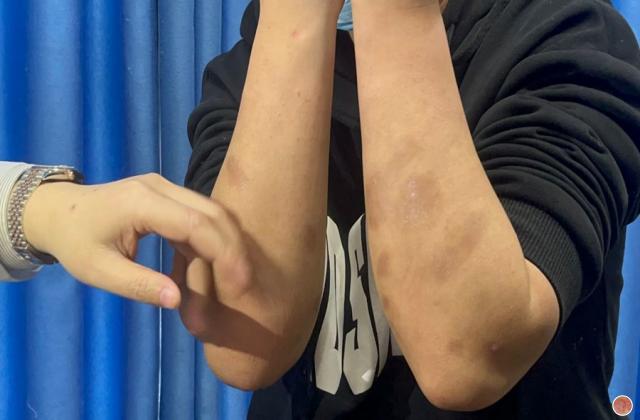
1.点滴状银屑病:起病急,多见于青少年,发病前2~3周常有咽部链球菌感染病史。
皮疹初发呈向心性分布,多位于躯干和四肢近端,数天可泛发全身。
皮损为0.3~0.5cm大小界限清楚的丘疹、斑丘疹,色泽潮红,覆以少许鳞屑痒感程度不等。
适当治疗可在数周内消退,少数患者会发展为慢性斑块状银屑病。
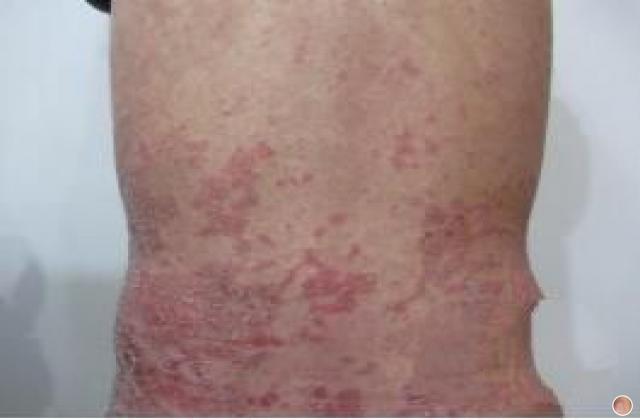
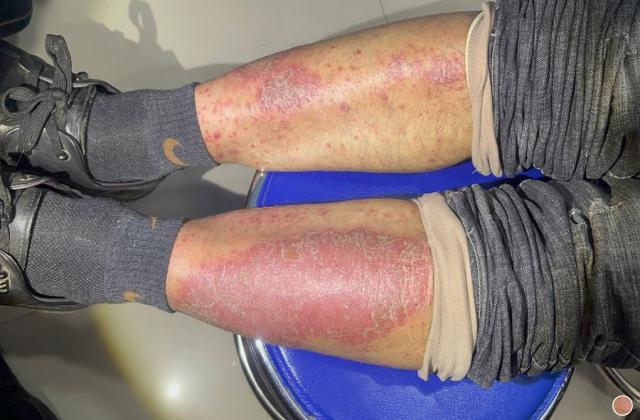
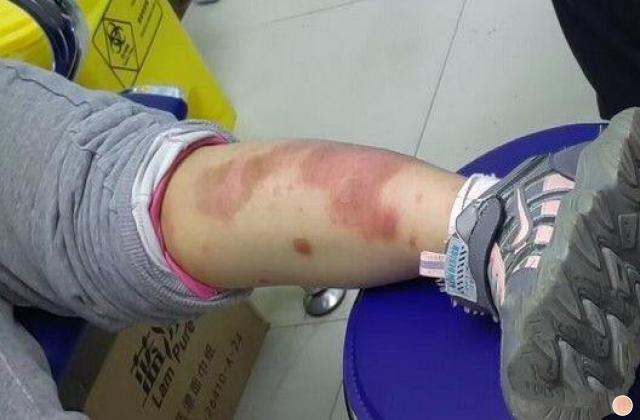
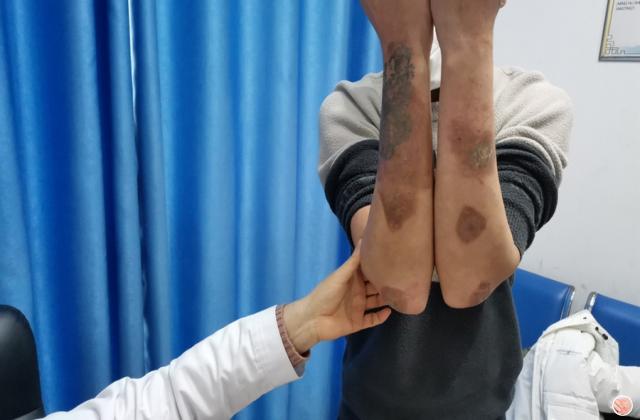
2.斑块状银屑病:银屑病最常见的类型,占80%~90%。
皮损通常好发于头皮、躯干、臀部和四肢伸侧。
典型皮损表现为境界清楚的暗红色斑块或浸润性红斑,伴或不伴瘙痒,上覆厚层银白色鳞屑;轻刮表面鳞屑,鳞屑成层状犹如蜡滴,称为“蜡滴现象”;刮去银白色鳞屑后,可露出一层淡红发亮的半透明薄膜,称为“薄膜现象”;继续刮除薄膜,可见小出血点,称“点状出血现象”(Auspitz征)。
蜡滴现象、薄膜现象与点状出血现象对银屑病有诊断价值。
(二)脓疱型分为局限性和泛发性两型。
1.局限性脓疱型银屑病(1)掌跖脓疱病:掌跖部位红斑基础上发生簇集性无菌性脓疱,伴角化、脱屑。
(2)连续性肢端皮炎:指(趾)末端发生的红斑、无菌性脓疱,常有外伤等诱因,可从1个指(趾)逐渐累及多个指(趾),可伴甲变形、脱落或萎缩。
2.泛发性脓疱型银屑病:常急性发病,可由急性感染、治疗不当等因素诱发。
常伴全身中毒症状,出现寒战和高热,呈弛张热型。
患者可有沟状舌,指(趾)甲可肥厚浑浊。
通常1~2周后脓疱干涸结痂,病情自然缓解,但可反复呈周期性发作;严重者可因继发感染、全身器官衰竭而死亡。
(三)红皮病型红皮病型是一种少见的重症银屑病,多数为急性期经某些因素刺激或治疗不当诱发,少数为疾病急性加重演变而来。
表现为全身皮肤弥漫性潮红、浸润肿胀并伴有大量糠状鳞屑。
常伴有全身症状如发热、畏寒、浅表淋巴结肿大、低蛋白血症等。
病程较长,易复发。
(四)关节病型又称银屑病性关节炎。
除皮损外亦出现关节病变,后者与皮损可同时或先后出现,任何关节均可受累,包括肘膝大关节、指(趾)小关节及脊椎和骶髂中轴关节。
表现为关节肿胀、疼痛、活动受限,严重时可出现关节畸形,呈进行性,但类风湿因子常阴性。
X线示软骨消失、骨质疏松、关节腔狭窄,同时伴不同程度的关节侵蚀和软组织肿胀。
(五)特殊部位银屑病头皮部位银屑病表现为边界清楚,覆有厚的鳞屑性红斑,以发际线处最为明显,皮损处毛发由于厚积的鳞屑而紧缩成束状,称为“束状发”。
甲受累常表现为“顶针状”凹陷。
(六)银屑病共病银屑病不仅累及皮肤,更是一种系统性疾病。
特别是中重度患者,可罹患血脂异常、糖尿病、代谢综合征、克罗恩病、动脉粥样硬化性心血管疾病和慢性肾脏疾病等共病。
(二)严重程度评估目前临床上通用的临床评分量表有多种,例如银屑病皮损面积和严重程度指数(Psoriasis Area and Severity Index,PASI)、甲银屑病严重程度指数(Nail Psoriasis Severity Index,NAPSI)、皮肤病生活质量指数(Dermatology Life Quality Index,DLQI)、银屑病关节炎生存质量量表(Psoriatic Arthritis Quality of Life,PsAQoL)等。
推荐基层医师以PASI或皮损面积(body surface area,BSA)作为选择治疗皮疹方法的依据,1个手掌面积相当于患者自己全身皮肤面积的1%。
1.轻度:PASI<3或BSA<3%。
一般不影响患者生命质量,以外用药治疗和护肤为主。
2.中度:3≤PASI<10或3%≤BSA<10%。
影响患者生命质量,以系统治疗为主,包括维A酸类、免疫抑制剂、生物制剂及光疗,同时外用药和护肤。
3.重度:PASI≥10或BSA≥10%。
极大地影响患者生命质量,以系统治疗为主,包括维A酸类、免疫抑制剂、生物制剂及光疗,同时外用药和护肤。
(三)鉴别诊断1.寻常型斑块状银屑病应与下列疾病进行鉴别(1)脂溢性皮炎:与头皮银屑病鉴别。
(2)头癣:与头皮银屑病鉴别。
皮损上覆灰白色糠状鳞屑,有断发及脱发,易查到真菌,多见于儿童。
(4)扁平苔藓:皮损为多角形扁平紫红色丘疹,可融合成鳞屑性斑块,黏膜常受累,病程呈慢性。
(5)慢性湿疹:与发生于小腿、前臂伸侧及骶尾部的肥厚性银屑病皮损进行鉴别。
湿疹往往有剧烈瘙痒,皮肤呈浸润肥厚、苔藓样变。
“瘙痒-搔抓-瘙痒”基础上形成苔藓样变是本病特征。
(7)毛发红糠疹:在红斑周围能看到毛囊角化性丘疹,皮损表面覆盖密集细小鳞屑,不易剥脱,常伴有掌跖部位过度角化。
2.其他关节病型银屑病需与类风湿性关节炎、强直性脊柱炎、骨关节炎等鉴别,是否有银屑病皮肤表现或银屑病既往史和家族史是重要的鉴别诊断依据。
红皮病型银屑病需与其他原因的红皮病鉴别,例如湿疹、药疹等,主要鉴别点包括银屑病病史或家族史、治疗经过、发病诱因、伴随的皮疹等临床表现等。
泛发性脓疱型银屑病则应注意与急性泛发性发疹性脓疱病、角层下脓疱性皮病、IgA天疱疮、药物反应等鉴别。
银屑病甲改变需与甲真菌病鉴别。
银屑病怎么治?缓解症状减复发目的是缓解或消除临床症状,减少或减轻复发,提高患者生活质量。
(一)疾病管理与患者教育银屑病为慢性疾病,虽易反复,但通过规范治疗,病情可以控制。
治疗以控制及稳定病情,减缓或阻抑疾病进展,减轻红斑、鳞屑、斑块厚度及瘙痒程度,控制相关并发症,提高患者生命质量为目的,需终身治疗,方案提倡个性化。
(二)外用药物治疗1.润肤剂:作为局部外用药物治疗的基础用药。
通过增加药物渗透性,提高局部外用糖皮质激素的疗效。
对于急性期、进行期寻常型和红皮病型银屑病,润肤剂可作为治疗的基础外用制剂。
常用润肤剂有皮肤屏障修复霜、维生素E霜/软膏、植物油、羊毛脂及其衍生物、凡士林等。
2.糖皮质激素:合理使用糖皮质激素外用制剂是一种经济、有效的治疗选择。
外用糖皮质激素的疗效与药物活性、浓度和剂型等有关。
通常将糖皮质激素抗炎强度分4级:超强效、强效、中效和弱效。
红皮病型、脓疱型和急性点滴状银屑病宜选用弱效或中效糖皮质激素;慢性斑块状银屑病可选用中效或强效糖皮质激素;面部、腋窝、阴囊等部位及儿童可选用中低效非氟化糖皮质激素;掌跖部位可用超强或强效类糖皮质激素。
原则上在取得显著疗效后逐渐降级和减量,使用强效糖皮质激素的时限通常<2周,不主张长期连续使用。
长期外用糖皮质激素的不良反应包括皮肤萎缩、毛细血管扩张、萎缩纹、紫癜、多毛等,故建议其与非激素类外用药物联合、序贯或交替使用。
不建议大面积外用糖皮质激素,因为大面积用药导致经皮吸收的药量增加,易引起系统不良反应,并且停药后会引起疾病“反跳”。
3.维生素D3衍生物:如卡泊三醇软膏、他卡西醇软膏等,适用于静止期斑块状银屑病,与糖皮质激素相比,该类药物疗效持续时间更长。
维生素D3衍生物与糖皮质激素联合、交替使用可增加疗效,降低激素不良反应。
使用时需注意局部皮肤刺激症状、血清钙水平可逆性升高等不良反应。
4.维A酸类:用于躯干和四肢部位的静止期斑块状银屑病,用药面积不超出20%体表面积。
临床常用有0.025%维A酸乳膏和0.1%他扎罗汀乳膏。
维A酸类最好与糖皮质激素联合外用,可以减少刺激,增强疗效。
维A酸类联合中波紫外线治疗时,可提高疗效,减少光疗剂量。
常见不良反应有刺激性皮炎和光敏感。
该类药物可与糖皮质激素联合或序贯外用,发挥协同效应,减轻糖皮质激素不良反应。
6.芳香烃受体激动剂:1%本维莫德乳膏具有抗炎、调节表皮角质形成细胞角化、减少真皮血管新生等作用,对轻中度寻常性银屑病显示良好的疗效和安全性,亦可用于掌跖脓疱病。
7.外用复方制剂:常用药物包括复方卡泊三醇(卡泊三醇+倍他米松)、复方丙酸氯倍他索(维A酸+丙酸氯倍他索)及复方他扎罗汀(他扎罗汀+倍他米松)等,与单药治疗相比,可提高疗效,减轻不良反应。
8.其他:角质促成剂和角质松解剂亦可作为联合外用药物治疗慢性斑块状银屑病,常用角质促成剂如2%~5%焦油或糠馏油、5%~10%黑豆馏油、3%水杨酸、3%~5%硫磺、0.1%~0.5%蒽林和5%鱼石脂等,常用角质松解剂如5%~10%水杨酸、10%硫磺、20%尿素、5%~10%乳酸等。
308nm光可用于局限性顽固皮损。
减量:皮疹消退超过80%时,可减少至每周2次,维持1个月,然后每周1次,维持1个月,最后每2周1次,维持2个月以上,剂量视患者接受照射后的反应和耐受情况减少15%~25%。
总治疗时间需要4个月或更长。
(三)系统药物治疗1.维A酸类:常用药是阿维A,主要适用于斑块状、脓疱型和红皮病型银屑病,对关节病型银屑病疗效欠佳。
因其有明确的致畸性,并且易引起骨骺过早闭合、血脂代谢异常和肝功能异常,故育龄期妇女、老年人、儿童及青少年患者应慎用,妊娠期妇女禁用。
2.甲氨蝶呤(methotrexate,MTX):主要用于中重度斑块状、关节病型、红皮病型、泛发性脓疱型银屑病,甲银屑病、掌跖部位银屑病也有一定疗效。
在光疗和其他系统药物治疗无效时尤为适用。
常用推荐剂量为5~25mg/周,起始剂量5.0~7.5mg/周,可单次口服或分3次口服(每12小时服药1次,每周连续服药3次),每2~4周增加2.5mg,逐渐增加剂量至15~25mg/周。
皮下注射、肌内注射或静脉注射可以增加生物利用度,减轻胃肠道不良反应。
病情控制后至少维持1~2个月后逐渐减量,每4周减2.5mg,直到最小维持量。
为了减少MTX的不良反应,可以同时服用叶酸,推荐在每次应用MTX 24h后口服叶酸片5mg。
(四)各型银屑病的治疗方案和诊疗路径1.点滴状银屑病:病情较轻,常有自限性,可能在数周或数月内自发缓解,不主张采用太激进的治疗方法,主要以外用药(维生素D3衍生物,弱效或中效糖皮质激素)和光疗(NB-UVB)为主。
部分点滴状银屑病患者与链球菌感染相关,可抗感染治疗;扁桃体切除可能会改善病情、延长缓解期、提高疗效。
系统治疗包括抗菌药物(青霉素、大环内酯类抗菌药物等)和中医中药等。
维A酸类和免疫抑制剂治疗有效,但需慎重。
2.斑块状银屑病:轻度患者以局部治疗为主,大多数能有效控制病情。
外用制剂包括维生素D3衍生物、维A酸类、中效或强效糖皮质激素及钙调磷酸酶抑制剂、芳香烃受体激动剂等。
局部光疗也可选用。
单一用药不良反应明显或疗效不佳时,可选择2种或多种药物交替或联合。
常用联合方案包括:维生素D3衍生物+钙调磷酸酶抑制剂、糖皮质激素+维生素D3衍生物、糖皮质激素+维A酸类等。
中重度患者需系统治疗或光疗。
药物包括维A酸类、免疫抑制剂(如MTX、雷公藤制剂)和生物制剂等。
系统治疗可联合局部用药以提高疗效。
皮损广泛者可采用NB-UVB光疗。
3.特殊类型银屑病:包括红皮病型银屑病、脓疱型银屑病和关节病型银屑病。
红皮病型银屑病和脓疱型银屑病常合并发热、低蛋白血症、水电解质紊乱、继发感染和肝功能异常等全身症状;关节病型银屑病常症状不典型,需要借助多种影像学检查,充分评估患者的关节损害类型及严重程度。
4.银屑病的诊疗路径:临床医师应权衡利弊,根据个体病因、疾病亚型、严重程度和治疗要求合理制定治疗方案。
对中、重度银屑病患者,若单一疗法效果不佳,应予联合、交替或序贯治疗。
请相关各方在采用或者以此作为决策依据时另行核查。